Рак прямой кишки
 В последние годы отмечен значительный рост заболеваемости раком ободочной и прямой кишки. Аденомы, диффузный полипоз и неспецифический язвенный колит повышают риск развития рака и рассматриваются как предопухояевые заболевания.
В последние годы отмечен значительный рост заболеваемости раком ободочной и прямой кишки. Аденомы, диффузный полипоз и неспецифический язвенный колит повышают риск развития рака и рассматриваются как предопухояевые заболевания.
Так, малигнизация при диффузном полипозе наступает почти в 100% случаев.
Локализация рака ободочной кишки может быть различной — в восходящей, поперечной ободочной, нисходящей, сиг-мовидной кишке.
Рак прямой кишки располагается в анальном, нижне-, средне-, верхнеампулярном и ректосигмовидном отделе.
Опухоль растет преимущественно экзофитно (в просвет кишки) или эндофитно (в толщу кишечной стенки).
Чаще диагностируют аденокарциномы, редко опухоль имеет строение перстневидно-клеточного, недифференцированного или плоскоклеточного рака.
Метастазирует рак ободочной и прямой кишки в регионарные лимфатические узлы, печень, легкие, иногда в другие органы.
Классификацию данной болезни проводят по системе TNM с уточнением глубины прорастания опухоли в стенку кишки и на основании данных исследования операционного материала.
Клиническая картина: выделение из кишки крови с примесью слизи и гноя, расстройства ритма дефекации (поносы и запоры, тенезмы), боль в животе, общая слабость, снижение массы тела, повышение температуры, анемия и др.
Клиническая симптоматика различна в зависимости от локализации опухоли.
При начальных стадиях болезни ее проявления могут быть незначительны (диспепсические симптомы, анемия при скрытой кровопотере и др.).
В дальнейшем признаки болезни нарастают, в тяжелых случаях наблюдаются кишечная непроходимость, кровотечение, воспалительные осложнения (абсцесс, флегмона, перитонит).
При раке прямой кишки опухоль может прорастать в мочевой пузырь, влагалище с развитием свищей, вызывать сдавление мочеточников и т. д.
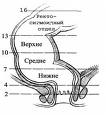 Диагноз рака ободочной и прямой кишки в ранних стадиях базируется на данных лапьцевого ректального исследования, ирригоскопии, ректороманоскопии и колоноско-пии (с биопсией).
Диагноз рака ободочной и прямой кишки в ранних стадиях базируется на данных лапьцевого ректального исследования, ирригоскопии, ректороманоскопии и колоноско-пии (с биопсией).
Диспансерному наблюдению подлежат больные группы риска.
В остальных случаях отбор больных для обследования проводят после анализа клинических симптомов, получения результатов анализа кала на наличие крови, определения в крови карциноэмбрионального антигена.
Для исключения метастазов в печень производят ультразвуковую томографию.
Лечение:
Основной метод лечения рака ободочной и прямой кишки хирургический.
После радикальных операций 5-летняя выживаемость составляет 50—60%.
При раке ободочной кишки производят правостороннюю или левостороннюю гемиколэктомию. При локализации опухоли в дистальной трети сигмовидной кишки выполняют ее резекцию.
При раке прямой кишки производят операцию с удалением замыкательного аппарата (брюшно-промежностная экстирпация с колостомой) или его сохранением (брюшно-анальная резекция с низведением ободочной кишки или без него, передняя резекция, операция Гартмана).
Паллиативные операции могут уменьшить проявления болезни (обходной кишечный анастомоз, колостома при непроходимости; паллиативная резекция при метастазах в печень; перевязка или эмболизация печеночной артерии и т. д.).
Лучевая терапия может вызвать частичную регрессию опухоли.
Чаще ее используют при первичном и рецидивном раке прямой кишки.
Химиотерапию применяют только в случаях наличия неоперабельной опухоли и метастазов.
Она эффективна у 20—40% больных.
Наиболее часто назначают фтора-фур. Более эффективны комбинации фторафура или 5-фтор-урацила с другими препаратами (митомицин С, ломустин, адриамицин, цисплатин).
Запросы: Лечение рака, Рак прямой кишки
Лечение заболеваний: Лечение рака

